"Allgemein empfehle ich jedem, sich so schnell wie möglich boosten zu lassen, damit wir relativ glimpflich und ohne größere Einschränkungen durch den Winter kommen", sagt der Epidemiologe Joël Mossong
Mit der kalten Jahreszeit schwappt nun eine vierte Covid-Welle über uns herein. Die Booster-Impfung, heißt es gemeinhin, könnte der ersehnte Wellenbrecher sein. Weshalb ist eine dritte Dosis nötig? Wie wirkt sie? Und wie kann man sie erhalten? Und wie viele werden wohl noch folgen? Mit diesen und noch viel mehr Fragen haben wir uns an Dr. Joel Mossong gewendet.
Autor: Kai Dürfeld (für scienceRELATIONS - Wissenschaftskommunikation)
Co-Autor, Editor: Jean-Paul Bertemes (FNR)
Joël Mossong, denken Sie, dass die Booster-Impfung nötig ist?
JM: Ja. Ich denke, die Booster-Impfung ist notwendig, damit wir zumindest das Geschehen jetzt im Winter in den Griff bekommen. Dass die Booster-Dosis einen ganz großen Effekt hat, sehen wir aktuell in den Altersheimen. Da wurde die dritte Dosis bereits ab September verabreicht und jetzt sehen wir, dass dort sehr wenig Fälle auftreten. Die meisten übrigens beim Personal, das noch keine Booster-Dosis bekommen hat.
Es gibt immer mehr Geimpfte, die sich infizieren und im Krankenhaus landen. Weshalb ist das so?
JM: Wir sind jetzt bei fast 70 Prozent der gesamten Bevölkerung, die geimpft ist. Da ist dann klar, dass absolut gesehen auch die Zahl der Geimpften im Krankenhaus steigt. Wir rechnen aber auch regelmäßig die Inzidenz getrennt nach Geimpften und Ungeimpften aus. Wir teilen also die absolute Zahl der Fälle durch die jeweilige Anzahl der Geimpften oder Ungeimpften. Und da sieht man, dass die relative Inzidenz bei Geimpften zwei bis dreimal niedriger ist als bei Ungeimpften. Ungeimpfte landen also nach wie vor zwei bis dreimal häufiger in der Klinik.
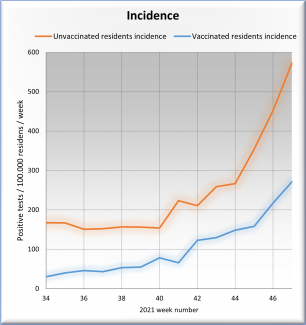
Copyright: Tom Goedert, Statistiker. In der Graphik erkennt man, dass die Inzidenz unter Ungeimpften in der Kalenderwoche 34 mehr als fünf mal höher war als die Inzidenz der Geimpften. Stand heute (KW 47) ist die Inzidenz der Ungeimpften mehr als doppelt so hoch als bei den Geimpften.
JM: Das ist die eine Sache. Die andere sind die Erfahrungen, die in den letzten Monaten weltweit mit den Impfungen gemacht wurden. Denn die zeigen eines deutlich: Die Immunität, die durch den Impfstoff erzeugt wird, nimmt mit der Zeit ab. Vor allem, was die Infektion angeht. Bereits einige Monate nach der Impfung reichen die Antikörper nicht mehr aus, um beim Kontakt mit dem Virus eine Krankheit zu vermeiden. Wir sehen aber, dass die meisten Krankheitsverläufe bei Geimpften relativ milde sind. Übrigens: Das Risiko eines schweren Verlaufes nimmt auch bei Geimpften mit dem Alter zu. Allerdings nicht so stark, wie wenn man nicht geimpft ist.
Der Schutz vor #Covid19 sinkt in den Monaten nach einer #Corona-#Impfung deutlich. Wie stark, hängt unter anderem von Alter, Geschlecht und Impfstoff ab, deutet ein Preprint an. Im Vergleich: rund 840000 Geimpfte mit ebenso vielen Ungeimpften. #coronavirus https://t.co/3reXWmctqO pic.twitter.com/LLy1svybh1
— Spektrum (@spektrum) November 4, 2021
Wie diese Graphik von Spektrum der Wissenschaft zeigt (Tweet vom 4. November 2021, basierend auf einer Studie von Peter Nordström), nimmt die Wirksamkeit der Impfstoffe über die Monate ab. Vor allem bei Astrazeneca nimmt der Schutz vor einer Infektion sehr stark ab, so dass nach 4-6 Monaten kaum noch Schutz vor einer Infektion besteht. Deshalb hat die luxemburgische Regierung ja nun auch allen, die mit Astrazeneca geimpft wurden, eine Booster-Impfung bereits nach 4 Monaten ermöglicht. Den besten Impfschutz gegen eine Infektion hat nach dieser Recherche Moderna, am zweitbesten schneidet die Kreuzimpfung Astrazeneca (1. Dosis) & Moderna/Biontech (2. Dosis) ab. Wichtig: hier geht es um den Schutz vor Infektionen, der abnimmt. Der Schutz gegen schwere Verläufe bleibt nach wie vor hoch.
Die Graphik basiert auf der Studie "Effectiveness of Covid-19 vaccination against risk of symptomatic infection, hospitalization, and death up to 9 months: a Swedish total-population cohort study", by Peter Nordström, MD, PhD, Marcel Ballin, MSc., Anna Nordström, MD, PhD
Dass die Impfwirksamkeit auch in Luxemburg abnimmt, zeigt folgende Graphik der Daten aus Luxemburg. Können Sie diese kommentieren?
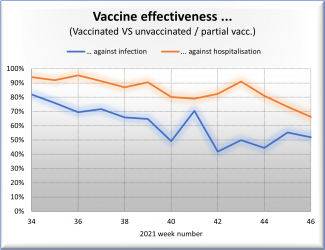
JM: In der Grafik sehen wir, dass der Schutz vor Infektionen auch gleich nach der Immunisierung keine hundert Prozent betrug und dann mit der Zeit abnimmt. Und auch der Schutz vor schweren Verläufen, bei denen eine Hospitalisierung notwendig ist, nimmt relativ schnell ab. Wenn man sich allerdings eine Kurve zur Behandlung auf der Intensivstation anschauen würde, muss man vorsichtig sein. Da haben wir oft nicht genug Daten pro Woche. Da sind große Schwankungen möglich. Da kann ein einzelner neuer Fall zu einer großen Schwankung im Diagramm führen.
*Anmerkung von science.lu: Dass der Schutz auch zu Anfang keine hundert Prozent beträgt, war ja bereits in den klinischen Studien klar dargelegt. In diesen kam man je nach Impfstoff auf eine Wirksamkeit von ca. 65 bis 95%.
War damit zu rechnen, dass die Wirksamkeit so schnell abnimmt?
JM: Das wurde am Anfang indirekt gesagt. Aber in den die ersten klinischen Studien zur Wirksamkeit wurde es nicht festgestellt. Die liefen damals zwar auch fünf bis sechs Monate. Trotzdem ging man davon aus, dass die Schutzwirkung relativ lange anhält. Man war positiver eingestellt. Erst später wurde festgestellt, dass der Impfschutz doch schneller als gedacht abnimmt. Das betrifft aber vor allem den Aspekt der Infektion. Betrachtet man den Schutz vor schweren Verläufen, haben sich die Erwartungen von damals erfüllt.
Nun gibt es eine ganze Reihe Impfstoffe, die drei Impfungen für die Grundimmunisierung benötigen. Bei manchen sind auch später in regelmäßigen Abständen Auffrischungsimpfungen nötig. Hätte man im Falle der Corona-Impfstoffe auch davon ausgehen können?
JM: Ich denke, davon konnte man nicht ausgehen. Denn bei den meisten Covid-Impfstoffen handelt es sich um neue Konzepte. Mit denen hatten wir zu Beginn der Impfkampagne sehr wenig Erfahrungen. Vor allem bei den Totimpfstoffen sind mehrere Dosen für eine Grundimmunisierung notwendig. Bei einigen gibt es auch regelmäßige Auffrischungsimpfungen. Oft ist es so, dass man bei Lebendimpfstoffen weniger Dosen benötigt. Denn da ist die Immunantwort in der Regel stärker. Bei Masern beispielsweise ist bei 90 Prozent der Geimpften schon nach der ersten Dosis ein guter Schutz aufgebaut. Die zweite Dosis ist dort nicht wirklich ein Booster, sondern soll die Menschen schützen, die auf die erste Dosis noch nicht ausreichend angesprochen haben. Da die mRNA-Impfstoffe ein neues Konzept darstellen, fehlen hier noch die nötigen Langzeiterfahrungen zur Anzahl der Dosen und zur Dauer des Immunschutzes. Man konnte es einfach noch nicht wissen. Das ist aber nicht nur auf das SARS-CoV-2 Virus beschränkt. Bei den Papillomaviren beispielsweise ging man zuerst von drei Dosen aus, die für eine Immunisierung notwendig wären. Mittlerweile werden da zwei Dosen empfohlen. In den klinischen Studien kann man nicht alle Möglichkeiten testen. Das hängt immer auch von der Langzeiterfahrung ab, die man mit dem Impfstoff macht.
Anmerkung: So viele Dosen sind notwendig bei einigen auserwählten Impfstoffen
Die Wissenschaftsredaktion von Quarks hat zusammengetragen wie viele Impfdosen bei einigen auserwählten Impfstoffen nötig sind. Es gibt eine ganze Reihe von Impfstoffen, wo drei Impfdosen nötig sind.
Ihr wolltet von uns wissen: Stimmt mit den Impfstoffen etwas nicht, wenn wir sie jetzt boostern müssen? Die Antwort: Nein. pic.twitter.com/cQz3rqKW63
— Quarks (@quarkswdr) November 12, 2021
Copyright: Quarks, Tweet vom 12. November 2021
Was sagen Sie als Epidemiologe: Wird uns die Booster-Impfung helfen, die 4. Welle zu brechen?
JM: Ja. Für mich ist es relativ klar, dass die Booster-Impfung helfen wird. Das hat man auch in Israel gut gesehen. Dort konnten ja auch nicht die ganze Bevölkerung geimpft werden. Aber dadurch, dass ein recht hoher Prozentsatz der Geimpften einen Booster bekommen hat, haben sie ihre Welle im Sommer in den Griff bekommen. Deshalb glaube ich, dass die Booster-Impfung auch für uns extrem wichtig ist, um die Welle jetzt im Winter vor uns steht, besser in den Griff zu bekommen. Je schneller wir jetzt handeln, umso besser kommen wir durch den Winter.
Sie sprachen gerade Israel an. Beschreiben Sie bitte, wie dort bei den Booster-Impfungen vorgegangen wurde und welche Auswirkungen das auf die 4. Welle hatte.
JM: Israel war lange Zeit das Land mit dem größten Fortschritt bei den Impfungen. Aber ab dem Sommer war absehbar, dass eine neue Welle heranrollte. Den Verantwortlichen wurde klar, dass eine Booster-Impfung notwendig ist. Und die haben sie dann auch recht schnell ausgerollt und auf die ganze Bevölkerung ausgedehnt. Das hat einen sehr großen Effekt gehabt. Die Welle wurde zwar nicht sofort gestoppt; aber sie wurde verkürzt und auch ihre Amplitude konnte verringert werden. Sie schlug also nicht mehr so heftig zu. In Europa wurden die Ergebnisse erstmal schief angeschaut. Denn ein paar der Studien entsprachen wohl nicht hundertprozentig den internationalen Standards. Aber ich glaube, mittlerweile sehen die Europäer und auch die Amerikaner, dass das israelische Vorgehen wirklich Sinn gemacht hat.
Was genau passiert da im Körper, dass die Booster-Impfung so wirksam ist?
JM: Da ich kein Immunologe bin, kann ich hier nur aus Sicht des Epidemiologen sprechen. In den epidemiologischen Daten sieht man einen sehr schnellen Anstieg der Antikörper, und zwar auf ein höheres Niveau als bei der zweiten Dosis. Wir sehen hier eine Wirkung schon nach wenigen Tagen und nicht erst nach zwei Wochen wie bei der zweiten Dosis. Die Immunabwehr fährt schneller hoch. Schon nach einer Woche ist ein hoher Antikörperspiegel zu beobachten. Nach der zweiten Impfung waren es noch zwei Wochen.
Infobox
Dringt ein Virus in den Körper ein, produzieren die B-Zellen des Immunsystems neutralisierende Antikörper. Diese binden an spezielle Merkmale auf der Oberfläche des Virus – im Fall von SARS-CoV-2 an das Spike-Protein – und verhindern damit, dass der Erreger in unsere Zellen eindringen kann. Ist der Erstkontakt mit dem Virus überstanden, sinkt die Zahl der Antikörper. Allerdings wandert ein Teil der antikörperproduzierenden B-Zellen in die Lymphknoten und mutiert dort rasend schnell. Bei dieser somatischen Hypermutation [1] treten zufällige Änderungen rund eine Million Mal öfter auf als bei anderen Zellen in unserem Körper [1] . Von den Mutanten bleibt allerdings nur eine winzig kleine Anzahl übrig; die sind nun aber in der Lage, optimierte Antikörper gegen das Virus zu erschaffen. Sie werden zu Gedächtniszellen und warten im Körper auf den nächsten Kontakt. Die Booster-Impfung ist so ein solcher Kontakt. Die Auffrischung lässt die Zahl der Antikörper erneut in die Höhe schnellen. Danach wiederholt sich der Prozess der somatischen Hypermutation; diesmal aber auf einem höheren Level.[2]
Gerade bei den mRNA-Impfstoffen hieß es, dass die Impfreaktionen nach der zweiten Injektion heftiger ausfallen. Wie sieht es jetzt bei der dritten Spritze aus? Gibt es da bereits ausreichend Erfahrungen?
JM: Wissenschaftliche Untersuchungen dazu sind mir bisher noch nicht bekannt. Aber aus der Praxis hören wir, dass es bei der dritten Impfung zu weniger Impfreaktionen kommt als bei der zweiten Dosis. Allerdings fehlt uns einfach noch die Datenlage, um diese Beobachtung zu untermauern. Wir sehen aber auch, dass die Inzidenz bei den "geboosteten" Menschen nochmal zwei bis dreimal niedriger ist als bei denen, die zwei Dosen erhalten haben.
Anfangs war angedacht, dass zwei Impfungen reichen. Nun kommt nach einem halben Jahr schon die Booster-Impfung. Was sagen Sie Menschen, die sich betrogen fühlen, weil man ihnen zu viel versprochen hatte?
JM: Ich glaube schon, dass die Erwartungen doch etwas zu hoch gesetzt waren. Aber die Lage hat sich ganz klar geändert. Als die Impfkampagne Anfang diesen Jahres begann, wusste man einfach noch nicht alles über den Verlauf der Wirksamkeit. Das zeigt sich erst mit der Zeit. Und deshalb konnten wir erst jetzt feststellen, dass es wohl drei anstatt zwei Impfungen braucht. Natürlich ist das schwer zu vermitteln. Aber das Virus ist nach wie vor gefährlich und wir wissen noch nicht alles darüber und auch nicht darüber, in Schach zu halten. Wir lernen aber stetig und müssen das Gelernte nun auch umsetzen.
Wann wir die nächste Booster-Impfung nötig sein?
JM: Ich gehe stark davon aus, dass noch ein oder zweimal nachgeholfen werden muss. Wann das geschieht, das müssen wir jetzt auch erst sehen. Man kann davon ausgehen, dass die dritte Dosis länger hält als die zweite. Ob sie aber bis nächsten Winter oder gar länger reicht, kann man zwar hoffen aber noch nicht wirklich verlässlich sagen. Da müssen wir einfach sehen, was die Zukunft bringt.
Mit der neuen Variante Omikron zirkuliert ja gerade eine Variante, die Forschern weltweit Sorgen bereitet. Die Befürchtung lautet, dass sie wegen der vielen Mutationen am Spike Protein die Immunantwort von Geimpften und Genesenen umgehen könnte. Wird bald eine Booster-Impfung mit der Omikron-Variante nötig sein?
Da die Omikronvariante sehr viele Mutationen hat, kann man schon davon ausgehen, dass diese Variante die Immunantwort besser umgehen kann als zum Beispiel Delta. Wie genau diese Unterschiede aussehen werden, und ob die Impfstoffe trotzdem noch schützen, das werden wir in den nächsten 1 bis 2 Wochen rausfinden. Wissenschaftler auf der ganzen Welt versuchen jetzt fieberhaft genau diese Untersuchungen im Labor zu machen.
Man soll trotzdem nicht vergessen, dass für uns in Europa Delta eine viel wichtigere Herausforderung ist, die man mit allen Mittel bekämpfen muss. Wir haben bis jetzt noch nicht genug Anhaltspunkte, die zeigen, ob Omikron den Wettlauf gegen Delta diesen Winter gewinnen wird. Deshalb ist es wichtig, dass sich ein möglichst großer Anteil der Bevölkerung jetzt durch einen Booster gegen Delta schützt. Mit etwas Glück hilft diese dann auch gegen Omikron. Wenn ein neuer Impfstoff gegen Omikron nötig wäre, dauert es sowieso einige Monate, bis dieser in großen Mengen hergestellt werden kann.
Anmerkung von science.lu: Die Omikron-Variante sorgt zurzeit weltweit für Aufregung und ist viel in den Medien. Sie hat das Potential sehr ansteckend zu sein und Delta eventuell zu verdrängen. Dies ist bisher aber noch nicht erwiesen und wird sich erst über die nächsten Wochen zeigen. Was auch noch nicht erwiesen ist, ist wie gefährlich die neue Mutante ist. Es kann sein, dass sie schlimmer, in etwa gleich schlimm, oder aber auch weit weniger schlimm ist als die Delta Variante. In letzterem Fall könnte das dazu beitragen, dass die Pandemie weitaus besser zu bewältigen ist, wenn z.B. die Anzahl an schweren Verläufen drastisch reduziert wäre. Das Aufkommen einer neuen Mutante ist also nicht notwendigerweise eine schlechte Nachricht, sondern kann auch eine gute Nachricht sein, Die Epidemiologin Catherine Bennet, von der australischen Deakin Universität, sagte z.B. in einem Interview: "Es besteht die Möglichkeit, dass wir eine infektiösere und weniger virulente Version des Virus sehen, was einer der Schritte auf dem Weg zu einem glücklicheren Leben mit dem Virus wäre. Wir haben genauso viele Indizien, dass es mit der neuen Variante in Ordnung sein könnte, wie wir Signale haben, dass es ein bisschen beunruhigend sein könnte."
Wir geben nun die 3. Impfdosis, während in armen Ländern dieser Welt noch nicht mal 5% doppelt geimpft sind. Was wäre aus Ihrer Sicht auf globaler Ebene wichtiger: schneller die ärmeren Länder impfen, oder schneller jetzt die Booster-Impfungen in reicheren Ländern vorziehen?
JM: Beides ist extrem wichtig; aber auch sehr schwierig umzusetzen. Auf der einen Seite sagt die Weltgesundheitsorganisation, wir sollen nicht boostern, solange die Menschen in den Armen Ländern nicht die Chance auf eine Impfung hatten. Aber auf der anderen Seite ist es für Politiker sehr schwer vermittelbar, die Impfdosen nach Afrika und die eigene Bevölkerung in den Lockdown zu schicken.
Hinzu kommt, dass vor allem für Afrika in Bezug auf die Corona-Lage wenig Informationen verfügbar sind. Wir wissen sehr wenig, wie das Virus dort zirkuliert hat. Man hat zwar immer gesagt, das Virus hätte sich auf dem Kontinent nicht so stark ausgebreitet. Aber die paar wenigen virologischen Studien, die es gibt, zeigen in eine ganz andere Richtung. Das heißt, das Virus hat in vielen afrikanischen Ländern bereits heftig zirkuliert. Es war eben nur nicht die Laborkapazität da, um das festzustellen. Außerdem ist die Altersstruktur in diesen Ländern so, dass man aus virologischer Sicht keine hohe Mortalität erwarten kann, an der dann die Ausbreitung des Virus deutlich werden würde. Denn der Anteil junger Menschen ist in Afrika sehr hoch. Das alles macht es äußerst schwierig, ein Bild von der Lage zu erhalten und hat damit natürlich auch Auswirkungen auf eine Impfkampagne.
Wie genau läuft das mit der Booster-Impfung ab? Kann man da einfach hin, oder muss man auf eine Einladung warten?
JM: Das Kriterium für das Boostern lautet bei den beiden mRNA-Impfstoffen: sechs Monate nach der letzten Dosis. Bei Menschen, die mit dem Impfstoff von AstraZeneca geimpft wurden, sind es nur 4 Monate. Jeder, auf den das zutrifft, wird eine Einladung erhalten und kann sich daraufhin boostern lassen. Zu den Hausärzten kann man auch ohne Einladung, nach den genannten 4 oder 6 Monaten.
Bei der zweiten Dosis für Johnson & Johnson handelt es sich eigentlich nicht wirklich um einen Impf-Boost. Hier sollte man die zweite Dosis eher als eine zweite Dosis betrachten, wie sie ja auch bei den anderen Impfstoffen vorgenommen wird. Nach den heutigen Erkenntnissen wird diese zweite Impfdosis dringend empfohlen.
Allgemein empfehle ich jedem, sich so schnell wie möglich boosten zu lassen. Damit kann man wirklich einen Beitrag leisten, damit wir relativ glimpflich und ohne größere Einschränkungen durch die Wintermonate kommen.
Infobox
[1] Michael McHeyzer-Williams: Fundamental immunology. Hrsg.: William E. Paul. Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-6519-0 , B Lymphocyte Biology, S. 289–312.
[2] Callaway, Ewen (2021): COVID vaccine boosters: the most important questions. In: Nature 596 (7871), S. 178–180. DOI: 10.1038/d41586-021-02158-6.
[kd1]Michael McHeyzer-Williams: Fundamental immunology. Hrsg.: William E. Paul. Lippincott Williams & Wilkins, 2008, ISBN 978-0-7817-6519-0 , B Lymphocyte Biology, S. 289–312.
[kd2]https://doi.org/10.1038/d41586-021-02158-6
Quellen Graphiken: ECDC, Ministère de la Santé Luxembourg bzw "Effectiveness of Covid-19 vaccination against risk of symptomatic infection, hospitalization, and death up to 9 months: a Swedish total-population cohort study", by Peter Nordström, MD, PhD, Marcel Ballin, MSc., Anna Nordström, MD, PhD