© Shotshop
Wer unter Pollenallergie leidet, ist oft auf Medikamente angewiesen.
Rote Augen, juckende Haut, eine triefende Nase, Niesattacken und akuter Reizhusten, dazu dann noch Müdigkeit, Schlappheit und leichtes Fieber: Die Symptome einer Pollenallergie sind von Fall zu Fall unterschiedlich und hängen von vielen Faktoren ab. Am Luxembourg Institute of Health (LIH) erforschen Wissenschaftler die Ursachen und Zusammenhänge von Heuschnupfen und anderen Allergien. Markus Ollert, Direktor des „Department of Infection and Immunity“ am LIH, leitet eine der Forschungsgruppen und koordiniert die Allergieforschung in Luxembourg zusammen mit dem Nationalen Service Allergologie und Klinische Immunologie am CHL.
Markus, das Jahr hat kaum begonnen, schon sind die ersten Betroffenen am Leiden. Fängt die Pollensaison immer früher an?
Die Erlen- und die Haselpollen haben ein hochverwandtes Hauptallergen zu den Birkenpollen. Vor ein paar Jahren noch war die Haselblüte frühestens Mitte Februar, häufig erst Ende Februar. Und dann kam die Erle noch. Mittlerweile kann es sein, dass es so warm ist, dass die Blüte schon zum Jahresende oder sogar vor Weihnachten beginnt und dass dann schon die ersten Symptome beginnen. Und das kann natürlich die Leidenszeit eines Baumpollenallergikers von Mitte Dezember bis schlimmstenfalls Mitte April ausdehnen.
Kann es denn umgekehrt auch sein, dass sich durch den Klimawandel andere Pollenallergien reduzieren?
Grundsätzlich ist es so: Je wärmer es ist, desto länger dehnt sich die Pollenproduktion aus. Das bedeutet nicht, dass man deswegen dauerhaft Probleme hat, aber immer wieder und über längere Zeit. Und es ist auch so, dass die Haselpollen aggressiver sind als die Erlenpollen, der erste heftige Schub bei der Baumpollenallergie meist mit den Haselpollen kommt, während es in der Erlenzeit dann etwas reduziert ist. Und dann kommt es nochmal zu einer starken Reaktion, wenn die Birkenpollen unterwegs sind. Bei Menschen, die unter den Frühblühern leiden, ist das ein ganz typischer Verlauf, der aber je nach Wetterlage von Jahr zu Jahr variieren kann
Wir haben hier bei uns am LIH einen sehr starken Schwerpunkt im Bereich der Allergieforschung und das Spektrum auch im Bereich der Diagnostik dahingehend erweitert, dass wir auch die Allergenmoleküle untersuchen, die dafür verantwortlich sind. Inzwischen sind die Methoden so gut entwickelt, das man heute bei einer molekularen Herangehensweise jede Allergie ganz sauber diagnostizieren kann und sozusagen einen „allergischen Fingerabdruck“ eines jeden Patienten erzeugen kann.
Ein Pricktest reicht also nicht aus?
Das kann man zwar immer noch als ersten Test oder als Bestätigung machen. Aber wenn ich wirklich wissen will, was der Patient hat, gibt es heute viel effizientere und genauere Methoden. Die Diagnostik auf diesem Gebiet ist in den vergangenen Jahren rasant weiter entwickelt worden.
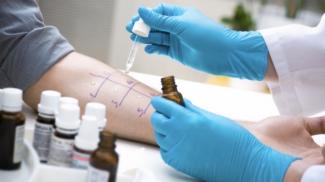
Der Briktest ist eine Methode, um die Allergie zu testen. Es gibt aber effizientere und genauere Methoden
Gibt es Medikamente, mit denen man die Allergie unterdrücken kann, oder wirken diese nur auf die Symptome?
Bislang verordnet der Arzt bei leichtem bis mittlerem Heuschnupfen die Symptombehandlung in Form von medikamentösen Sprays oder antiallergischen Tabletten. Nur bei schweren und behandlungsresistenten Fällen wird eine allergenspezifische Immuntherapie verordnet, die auch unter dem Namen Hyposensibilisierung bekannt ist. Leider führt diese Form der Behandlung bei den meisten Patienten nicht zu einer Heilung, sondern nur zu einer Besserung der Pollenallergie.
Es gibt aber das Beispiel der Insektengiftallergie, wo wir bereits eine sehr viel erfolgreichere Immuntherapie haben. Indem wir Patienten über mehrere Jahre hinweg mit dem Gift behandeln, können wir sie tatsächlich von dieser Allergie befreien – bei 90 Prozent der Behandelten funktioniert das. Aber dass Menschen gar keine Symptome mehr haben, nach einer Immuntherapie bei Pollenallergie also komplett geheilt sind, das erreichen wir nur selten. Bei den meisten Patienten erreichen wir damit nur eine Symptombesserung, was aber die Lebensqualität der Betroffenen schon deutlich verbessert.
Und wie lange hält diese Symptombesserung an?
Das ist von Fall zu Fall unterschiedlich. Wir wissen im Vorfeld nicht, wie gut jemand darauf anspricht. Leider haben wir noch keine verlässlichen Vorhersagemarker, zum Beispiel in einem Bluttest, die uns bei dieser so wichtigen Frage helfen könnten. Manche profitieren voll von der Immuntherapie, andere leider nur ein bisschen. Und diese müssen dann auch weiterhin Antihistaminika oder Sprays gegen die Allergie zu sich nehmen.
Im Gegensatz zu Impfungen, bei denen wir wissen, wann wir sie auffrischen müssen, gibt es bei der Immuntherapie bislang keine klaren Werte. Weil wir auch die vor der Allergie schützenden Immunmechanismen bislang noch zu wenig verstehen. Wenn uns hier ein Durchbruch in der Forschung gelingt, werden wir wahrscheinlich schon irgendwann alle Allergien und damit dann auch die Pollenallergie heilen können. Und wenn wir es noch besser verstehen, wird es uns auch gelingen, Allergien im Sinne einer wirksamen Prävention zu verhindern.
Es wird also in absehbarer Zeit auch Impfungen gegen Pollenallergien geben?
De facto ist es so, dass uns dazu erste Erfahrungen aus einer Studie vorliegen, in der wir Mäuse durch Impfung gegen ein sehr aggressives Allergen geschützt haben, gegen das Hauptallergen aus Katzenhaaren. Das lässt sich auf beliebige andere Allergene übertragen. Für eine Impfung muss ich das Immunsystem zu einem Zeitpunkt treffen, wo es noch nicht diesem Stoff oder einem Erreger ausgesetzt ist. Deswegen werden Kinder ja auch sehr früh geimpft. Das Konzept bei Allergien muss also ähnlich sein wie bei Infektionskrankheiten. Ich denke, dass die Forschung in den nächsten zehn Jahren in dieser Richtung sehr weit sein wird. Noch befindet sich dieses Forschungsgebiet aber in einer sehr frühen Phase.
Nehmen Allergien insgesamt zu?
Ja, das tun sie. Aktuell sind wir dabei, Daten von einer Querschnittskohorte in Luxemburg zu bearbeiten, mit 1500 Individuen zwischen 18 und 64. Wir haben die Interviewdaten dieser Menschen ausgewertet, und wir liegen bei einer allgemeinen Allergiehäufigkeit im Land von ungefähr 40 Prozent. Das ist schon sehr hoch und hat den Charakter einer modernen Epidemie.
Woran liegt das?
Wir sehen Allergien als Erkrankungen, die zwei Defekte benötigen: Erstens einen Barrieredefekt in unseren äußeren Barrieren wie Haut, Darm oder den Atemwegen. Zweitens einen Immundefekt, der diese Reaktionswahrscheinlichkeit der allergischen Reaktion erhöht. Wenn ich also beispielsweise eine Insektengiftallergie habe, wird die Barriere durch den Stich gebrochen. Bei klassischen Allergien wie Heuschnupfen muss es irgendwo anders einen Barrieredefekt geben. Und wir wissen inzwischen, dass die Schleimhautbarriere in der Nase und in den Atemwegen gestört ist.
Wir haben in der Forschung vor vielen Jahren entdeckt, dass bei der Hautbarriere ein Gendefekt verantwortlich dafür sein kann, dass mehr Wasser raus kann und mehr Stoffe von außen nach innen kommen können. Und diese Patienten haben dann häufig die schwerste Form der Neurodermitis. Wenn die Barriere undicht ist, ist die Wahrscheinlichkeit, dass ich eine Allergie entwickle, sehr viel höher.
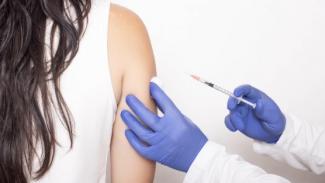
Bei schweren und behandlungsresistenten Fällen wird eine allergenspezifische Immuntherapie (Hyponsensibilisierung) verordnet
Sind denn Menschen, die auf dem Land aufwachsen, weniger mit Pollenallergien geplagt als Städter?
Das ist in der Tat so. Dazu gibt es sehr gute Studien. Und die zeigen, dass Menschen, die in einem landwirtschaftlichen Betrieb mit wirklicher Nähe zu Tieren aufwachsen, ein sehr viel geringeres Allergierisiko haben. Man kennt die Ursachen nicht genau, weiß aber, dass bestimmte Stimuli, zum Beispiel aus nicht pasteurisierter Milch oder anderen Dingen, mit denen man als Kind in Kontakt kommt, das Immunsystem positiv beeinflussen. Dass eine traditionelle Lebensweise vor modernen zivilisatorischen Krankheiten und Allergien in gewissem Maße schützt, ist unbestritten und sehr gut belegt.
Muss man in einer solchen Umgebung aufwachsen oder ist es auch möglich, eine bereits ausgeprägte Allergie durch ein Leben auf dem Bauernhof wieder zu unterdrücken?
Es gibt ein Zeitfenster, in denen man für diese positiven Effekte empfänglich ist. Und das liegt relativ früh, beschränkt sich auf die ersten drei Lebensjahre. Und dann muss diese Exposition auch relativ konstant stattfinden, um den positiven Effekt zu erzeugen und zu erhalten. Ein regelmäßiger Besuch auf einem Bauernhof reicht da nicht aus.
Gibt es bei den Birkenpollen ähnlich wie in der Landwirtschaft auch einen Anpassungseffekt? Hilft es beispielsweise, wenn ich in Skandinavien in einer sehr birkenreichen Umgebung aufwachse?
In Skandinavien sind Birken das hauptsächliche Allergieproblem. Dort gibt es fast nur Birkenpollenallergien und dafür weniger Hausstaub- oder Tierhaarallergien. Birken gehören aufgrund ihrer Zusatzstoffe in den Pollen zu den Allergiequellen, die sehr aggressiv sind und die mitunter auch bei Menschen, die keine Allergiker sind, für erkältungsähnliche Symptome sorgen. Und das kommt dann bei den eigentlichen Patienten noch dazu. Als Birkenpollenallergiker habe ich dann aufgrund der Kreuzreaktion der Birke als Hauptallergen mit den Pollen von Erle und Haselnuss die schwere Reaktion. Aber primär ausschlaggebend sind die Birkenpollen.
Es gibt aber einen gewissen Anpassungseffekt über eine Pollensaison hinweg. Bei vielen Patienten sind die Beschwerden zu Beginn der Pollensaison am schlimmsten, dann nehmen sie etwas ab. Leider kommt es aber im Folgejahr ohne gute Therapie mit gleicher Vehemenz wieder.
Was sollten Betroffene als erstes tun?
Wichtig ist, dass die Allergie frühzeitig, idealerweise schon im Kindesalter, diagnostiziert wird, um dann das Richtige in die Wege zu leiten. Das ist unser Ziel. Bei betroffenen Kindern würde ich zu einer frühen, mehrjährigen Hyposensibilisierung raten und diese später eventuell auch wiederholen, falls es beim ersten Mal nicht richtig gegriffen hat, um so schwere Folgeerkrankungen wie Asthma zu verhindern.

Markus Ollert ist Direktor des „Department of Infection and Immunity“ am LIH
Und was machen Erwachsene, wenn bei ihnen die Symptome erst später auftauchen?
Man sollte zunächst immer eine Antikörper-Blutuntersuchung machen, um herauszufinden, gegen welche einzelnen Allergene man überhaupt allergisch ist. Und wenn dann der Allergietest und die Vorgeschichte des Patienten zusammenpassen, rate ich dazu, die richtigen Maßnahmen in die Wege leiten. Also entweder eine gut auf den Patienten zugeschnittene Symptombehandlung oder eine Hyposensibilisierung. Häufig ist es so, dass ich dazu auch noch die molekularen Ergebnisse Laborergebnisse benötige, um dann die Allergie ganz spezifisch einzugrenzen. Leider haben wir aber das Problem, dass die bestmögliche Diagnostik in vielen europäischen Ländern meist nicht über die Krankenkasse abgedeckt wird.
Das Problem wird also unterschätzt?
Allergien sind eine Krankheit, von der vor allem junge Menschen betroffen sind. Und unter der sie mitunter sehr stark leiden. Wir werden in den nächsten fünf Jahren soweit sein, dass wir die schwersten Formen der Allergien mit neuen Medikamenten soweit eindämmen können, dass man damit ein normales Leben ohne größere Einschränkungen führen kann. Das wird möglich sein.
Unser großes Ziel sollte aber sein, dass diese schweren Formen der Allergien erst gar nicht mehr entstehen. Und dazu ist wichtig, dass die molekular basierte Prävention von Krankheiten im Medizinsystem stärker belohnt wird. Weil Allergien wirklich eine Krankheit sind, die sich verhindern lässt, wenn man sie früh genug erkennt.
Interview: Uwe Hentschel
Fotos: Shotshop, University of Luxembourg
Infobox
Zunächst sollte man den Pollenflugkalender im Auge haben. Zudem es gibt inzwischen auch gute Apps, die sehr verlässlich sind. Betroffene sollten in der Pollensaison nicht nachmittags oder in der Abenddämmerung lüften, wenn die Belastung am stärksten ist. Getragene Kleidung sollten sie außerhalb des Schlafzimmers deponieren, die Haare vor dem Schlafengehen waschen oder zumindest mit Wasser ausspülen.
Wer eine symptomatische Therapie mit Medikamenten macht, sollte mit Blick auf den Pollenflugkalender schon am Abend vor dem angekündigten Pollenflug seine erste Antihistaminikum-Tablette, seine Nasentropfen oder sein Spray zu sich nehmen. Der Allergologe rät dazu, diese Behandlung auch nach der Pollenbelastung noch einen Tag anzuwenden, bevor dann wieder pausiert wird.