shotshop.com
Aujourd’hui, la Direction de la Santé luxembourgeoise a passé une commande importante : un lot de tests antigéniques rapides de dépistage de la COVID-19. En complément aux tests PCR classiques, ces tests seront dans un premier temps utilisés en priorité dans les hôpitaux et les maisons de retraite afin de déceler plus facilement et, surtout, plus rapidement, les infections potentielles au SARS-CoV-2.
Mais que détectent exactement ces tests ? En quoi se distinguent-ils des tests PCR classiques ? Et quelle est la différence entre les tests antigéniques et sérologiques rapides ? Dans cet article, nous décrivons les différentes méthodes de test et nous expliquons comment elles fonctionnent et dans quels contextes elles sont utilisées.
Tests antigéniques rapides
Les tests antigéniques rapides peuvent déceler une infection active aiguë.
À la différence des tests PCR, qui recherchent l’ARN (génome viral) du SARS-CoV-2 dans un prélèvement nasal ou pharyngé, ces tests détectent des fragments caractéristiques, appelés « antigènes », d’une protéine virale. Il peut s'agir, par exemple, de la protéine « S », qui forme les « pointes » dans la « couronne » du SARS-CoV-2, c’est-à-dire l’« enveloppe » du virus, ou de la protéine « N » (pour « nucléocapside »), qui entoure le génome viral. Le test rapide SARS-CoV-2 RAPID ANTIGEN de Roche, qui sera utilisé dans un premier temps au Luxembourg, détecte des fragments de la protéine « N ».
Les antigènes sont des protéines ou des fragments de protéines qui font partie d’un agent pathogène et peuvent être reconnus par le système immunitaire. Pour plus d’informations sur les antigènes, reportez-vous au glossaire sur le coronavirus.
La plupart des tests antigéniques rapides reposent sur le procédé dit de l’immunochromatographie à flux latéral, soit un principe de fonctionnement similaire à un test de grossesse. D’autres tests rapides sont basés sur la chimiluminescence ou la fluorescence. Leur examen nécessite toutefois un matériel spécifique.
Comment fonctionne un test antigénique rapide de dépistage de la COVID-19 à flux latéral ?
Un prélèvement nasal ou pharyngé est effectué à l’aide d’un écouvillon, puis plongé dans une solution d’extraction (illustration 1). Cette solution sert à fractionner les cellules pour libérer le virus ou la protéine virale. Quelques gouttes de l’extrait obtenu sont ensuite déposées à l’emplacement prévu à cet effet de la cassette de test. Le liquide est alors transporté par capillarité le long d’une bandelette de test située dans la cassette. Si deux lignes de couleur apparaissent dans la fenêtre de test de la cassette après 10 à 30 minutes, le test est positif. C’est également ainsi que fonctionne le test RAPID ANTIGEN de Roche. Le ministère de la Santé exige toutefois que les tests rapides soient exclusivement réalisés sur la base de prélèvements nasopharyngés.
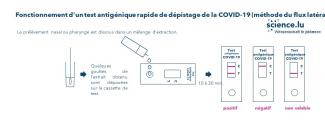
Illustration 1. Aperçu du mode de fonctionnement d’un test antigénique rapide à flux latéral et des résultats qu’il peut produire.
Que se passe-t-il exactement dans une cassette de test ? Pour répondre à cette question, il convient de décrire au préalable la structure d’une telle cassette. L’intérieur de la cassette contient une bandelette de test constituée d’un papier spécial ou d’un autre matériau à même d’absorber l’échantillon et de le transporter par capillarité le long de la bandelette. La bandelette est divisée en différentes zones, dans lesquelles l’échantillon entre en contact avec les réactifs qui s’y trouvent.
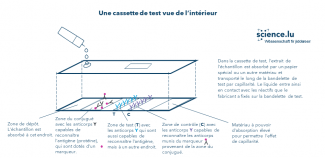
Illustration 2. Intérieur d’une cassette permettant de réaliser un test antigénique rapide à flux latéral.
L’illustration 3 montre ce qu’il se passe à l’intérieur d’une cassette de test dans le cas d’un échantillon positif (à gauche) et négatif (à droite). Dans une première zone, l’échantillon entre d’abord en contact avec des anticorps (Y1 dans l’illustration 3, en gris) qui ont la faculté de reconnaître les antigènes (fragments de protéines) du SARS-CoV-2. Ces complexes d'anticorps Y1 et d'antigènes poursuivent ensuite leur cheminement avec le liquide dans cette zone de test, où d’autres anticorps (Y2 dans l’illustration 3, en bleu) reconnaissent le même antigène du SARS-CoV-2, mais à un autre endroit. Les complexes d'anticorps Y1 et d'antigènes qui s’étaient formés dans la première zone sont retenus à cet endroit. Les anticorps Y1 sont dotés d’un marqueur (p. ex. nanoparticules d’or, en rose sur l’illustration) qui se colore sous l’effet d’une réaction biochimique. C'est ce qui fait apparaître une ligne de couleur dans la fenêtre de test de la cassette. Dans une deuxième zone, la zone de contrôle, les anticorps Y1 avec le marqueur sont retenus par d’autres anticorps (Y3 dans l’illustration 3) qui n’ont pas réagi avec les antigènes du virus. Une deuxième ligne de couleur apparaît ainsi dans la fenêtre de test. Elle sert à vérifier que le test a fonctionné correctement. Par conséquent, seule cette deuxième ligne apparaît dans le cas d’un échantillon négatif, qui ne contient donc pas de matériel viral.
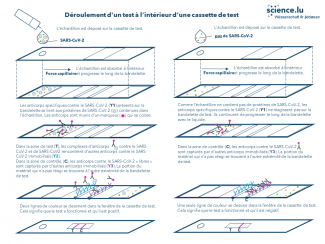
Illustration 3. Déroulement d’un test à l’intérieur d’une cassette en cas d’échantillon positif (à gauche) et négatif (à droite).
Les tests antigéniques rapides présentent quelques inconvénients : certains ne réagissent pas seulement au SARS-CoV-2, mais aussi à d’autres types de coronavirus inoffensifs. De plus, ils sont moins fiables que les tests PCR utilisés communément à ce jour, dont la méthode a toujours valeur de référence pour le diagnostic en laboratoire. Deux avantages méritent cependant d’être soulignés : la rapidité et la simplicité. En effet, en général, un test antigénique rapide livre son résultat en moins d’une heure, et l'examen des échantillons ne nécessite pas d’analyse coûteuse en laboratoire. Avec un test PCR classique, il faut en revanche plusieurs heures, voire plusieurs jours, avant d’obtenir un résultat.
Infobox
La gamme de tests disponibles sur le marché s’étoffe à un rythme effréné. Une liste publiée sur Internet par l’Institut fédéral des médicaments et des dispositifs médicaux (BfArM), par exemple, suffit à l’illustrer. Mise à jour en permanence, cette liste qui répertorie tous les produits permettant d'effectuer des tests antigéniques rapides déclarés aux autorités comptait plus de 170 entrées à la mi-novembre. Quelques jours plus tôt seulement, elle ne recensait qu’environ 100 articles.
La qualité d’un test se mesure à la lumière de deux paramètres statistiques : la sensibilité et la spécificité. La sensibilité indique la part des personnes dont le test est positif et qui sont effectivement porteuses du virus. La spécificité fait par contre référence au pourcentage de personnes saines qui sont effectivement identifiées comme saines. Les fabricants de tests annoncent une valeur comprise entre 84 et 98,75 % pour la sensibilité et entre 96,70 et 100 % pour la spécificité. Seuls 34 produits figurant sur la liste du BfArM atteignent d’après leur fabricant une spécificité de 100 %, sous réserve d’une certaine marge d’erreur statistique.
Le test commercialisé sous le nom « Sofia 2 SARS Antigen FIA » par l’entreprise californienne Quidel en fait partie. Il a été le premier test antigénique rapide autorisé sur le marché. Lorsque l'Agence américaine des produits alimentaires et des médicaments (FDA) a donné son feu vert pour l'utilisation de ce test aux États-Unis en mai 2020, Quidel se targuait d’une spécificité de 100 % et d’une sensibilité de 80 %. Depuis, le produit a naturellement été perfectionné et amélioré, de sorte que sa sensibilité s’élève à présent à 96,70 %. Le test « SARS Covid-2 Antigen Rapid Test Kit (Colloidal Gold) » du fabricant chinois JOYSBIO, à Tianjin, culmine à une valeur encore nettement supérieure de 98,72 %, ce qui en fait le meilleur en termes de sensibilité. À l’autre extrémité du classement, c’est un produit américain, le « Veritor System for Rapid Detection of SARS CoV-2 » de la société Becton Dickinson and Company, à Sparks, dans l’État du Maryland, qui présente la plus faible sensibilité. Enfin, le « bink COVID-19 Antigen Rapid Test » d’Hangzhou Alltest BioTech, à Hangzhou, en Chine, dénote la plus faible spécificité.
La plupart des tests disponibles sur le marché affichent une qualité tout à fait satisfaisante, qui dépasse la valeur que les experts estiment souhaitable, à savoir au moins 90 % pour la sensibilité et 99 % pour la spécificité. S’agissant de la fiabilité de la mise en évidence d'une infection, ils restent néanmoins inférieurs aux tests PCR, dont les fabricants certifient couramment une valeur de plus de 99 % pour les deux paramètres.
D’après son fabricant, le test rapide SARS-COV-2 RAPID ANTIGEN, qui sera le premier utilisé au Luxembourg, présente une spécificité analytique de 99,68 % et une sensibilité de 96,52 %. Une évaluation indépendante a par ailleurs chiffré sa spécificité à 98,53 %.
La plupart des tests antigéniques rapides s’appuient sur l’examen de prélèvements effectués dans le nez ou le pharynx. Il existe toutefois aussi d’autres produits. L’entreprise spécialisée en biotechnologie ScheBo Biotech, située à Gießen, dans le Land allemand de Hesse, a ainsi lancé récemment un test permettant d’analyser non seulement des frottis, mais aussi des échantillons sanguins. Ce procédé procure selon elle une indication précise d’une maladie, car un échantillon positif de sérum sanguin démontre clairement que le virus est entré dans l’organisme, tandis qu’un résultat positif à la suite d’un prélèvement nasal ou pharyngé prouve seulement la présence de traces du SARS-CoV-2 sur les muqueuses. Avec respectivement 96,77 et 98,94 %, la sensibilité et la spécificité de ce test sont comparables à celles d’autres tests antigéniques rapides. En revanche, si le résultat d’un test antigénique rapide sur un échantillon de salive est visible à l’œil nu, par la coloration d’une bandelette, le test de Schebo Biotech recourt à un effet de fluorescence qui n’apparaît que sous une lumière ultraviolette.
À l’instar des tests PCR, les tests antigéniques rapides ne livrent cependant qu’une indication, et non une preuve formelle, que le sujet est porteur d’un virus à même de se multiplier et, par conséquent, contagieux. Il n’est pas non plus certain que ces tests puissent détecter le virus de façon fiable chez les personnes infectées atteintes d’une forme asymptomatique ou légère de la maladie.
Quel est l’avis d’un expert sur les tests antigéniques rapides ? Découvrez-le dans un entretien avec le virologue luxembourgeois Claude P. Muller :
Tests sérologiques rapides
Les tests sérologiques rapides fondés sur le principe du flux latéral ont un mode de fonctionnement similaire à celui des tests antigéniques rapides, à la différence près que c’est une goutte de sang qui est déposée sur la bandelette de test pour examiner si le sujet a développé des anticorps contre le SARS-CoV-2. Cette vidéo (en anglais) illustre comment ce test fonctionne :
Lorsque notre système immunitaire réagit à un coronavirus, il produit normalement d’abord des anticorps appelés IgM, puis des anticorps IgG. Dans le cas de la COVID-19, la production simultanée de ces deux types d’anticorps a aussi été observée. Dans des cas exceptionnels, des anticorps IgM ont été constatés dans un échantillon sanguin quatre jours seulement après le début des symptômes, mais la plupart du temps, ils ne sont détectés qu’au cours de la deuxième semaine après l’apparition des symptômes, c’est-à-dire à un stade où de nombreux patients atteints d’une forme légère de la maladie ne sont pratiquement plus contagieux. C’est pourquoi l’Institut Robert Koch ne recommande pas les tests sérologiques, d’une manière générale, pour diagnostiquer les infections aiguës.
Les tests sérologiques ont un autre intérêt : identifier les personnes qui ont rencontré le virus à un moment ou un autre et dont l’organisme a produit des anticorps en guise de réponse immunitaire pour lutter contre ce virus. Ces tests permettent donc d’évaluer la part d’une population qui a déjà été en contact avec le virus, sans distinction que les personnes infectées en aient été conscientes ou non. Actuellement, personne ne sait toutefois combien de temps persistent les anticorps contre le SARS-CoV-2 et si ces anticorps protègent contre une nouvelle infection ultérieure par le même virus. Les tests sérologiques ne peuvent dès lors pas servir à chiffrer précisément les cas non détectés.
Autres tests rapides
Il existe aujourd’hui des tests PCR rapides, qui fonctionnent exactement comme les tests PCR standard, si ce n’est qu’ils fournissent leurs résultats dans un délai plus court. Ils nécessitent toutefois un équipement spécial coûteux.
Enfin, des tests rapides dits combinés ont également fait leur apparition sur le marché. Ils promettent de répondre à trois questions en même temps, en déterminant si le sujet testé a contracté la COVID-19, la grippe ou un simple rhume. À cette fin, un échantillon du même prélèvement nasal ou pharyngé est déposé sur deux bandelettes de test distinctes et la technique du flux latéral permet ensuite de détecter la présence du SARS-CoV-2 et/ou de protéine-antigène du virus influenza de type A ou B. Ce type de test pourrait contribuer à diagnostiquer plus rapidement ces pathologies provoquant certains symptômes communs.
Informations complémentaires sur les tests
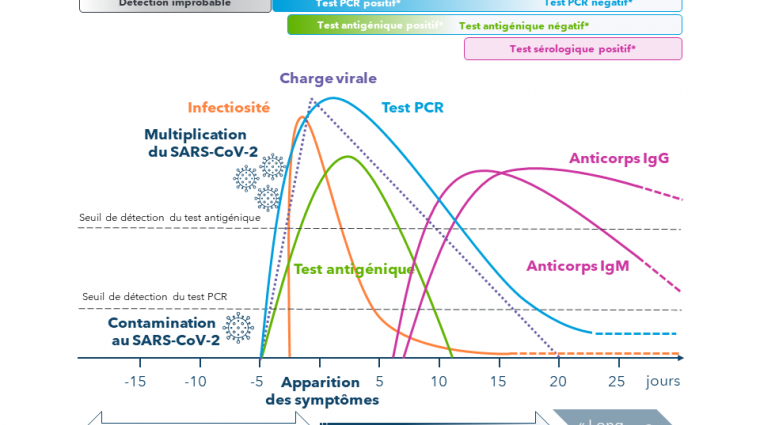
Ces différentes méthodes de tests sont complémentaires. Le test « idéal » dépend de la question à laquelle on souhaite obtenir une réponse et chaque type de test a un rôle à jouer dans la pandémie. L’article suivant approfondit ce sujet :
Auteurs : Michèle Weber (FNR), Ralf Butscher (scienceRELATIONS)
Illustrations : Michèle Weber (FNR)
Rédaction: Jean-Paul Bertemes, Melanie Reuter, Linda Wampach (FNR)
Cet article fait partie d'une série
- 1 / 3 Les tests rapides antigéniques pour détecter le SARS-CoV-2 : à quel point sont-ils sûrs et comment les utiliser ? Lire
- 2 / 3 Quels sont les tests rapides de dépistage de la COVID-19 existants et comment fonctionnent-ils ? En lecture
- 3 / 3 Quelle méthode de test convient le mieux à quel stade d’une infection à la COVID-19 ? Lire